Czym tak naprawdę się zajmujemy?
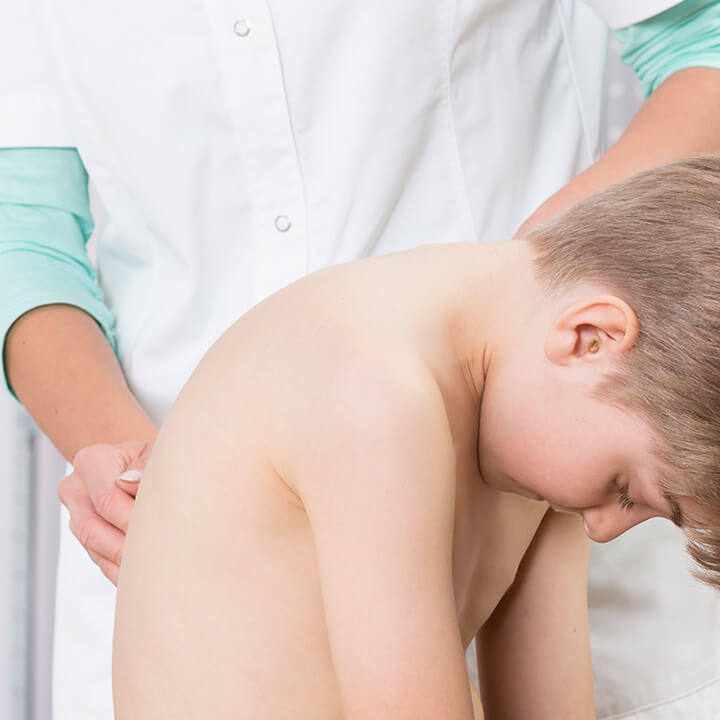
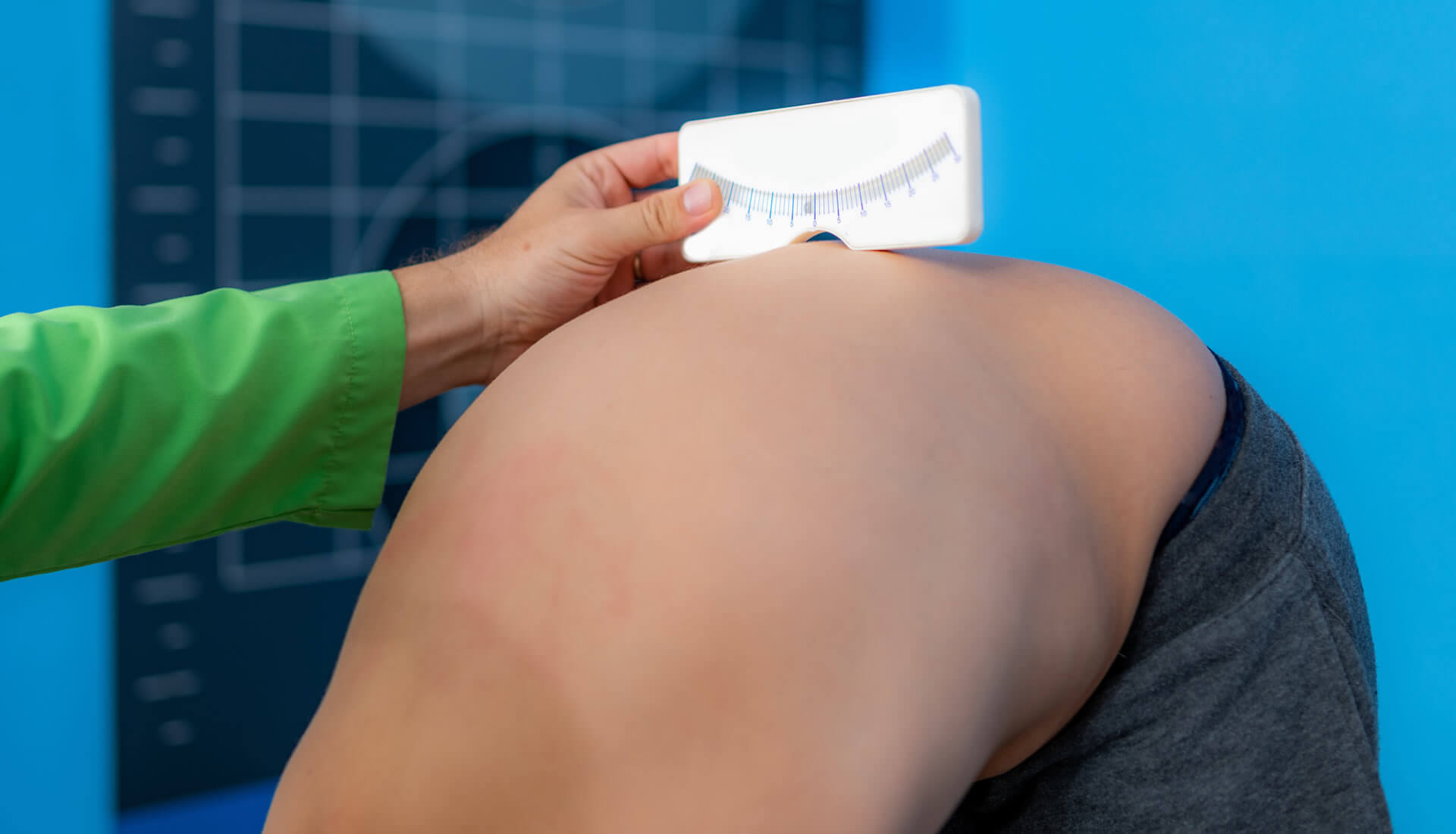
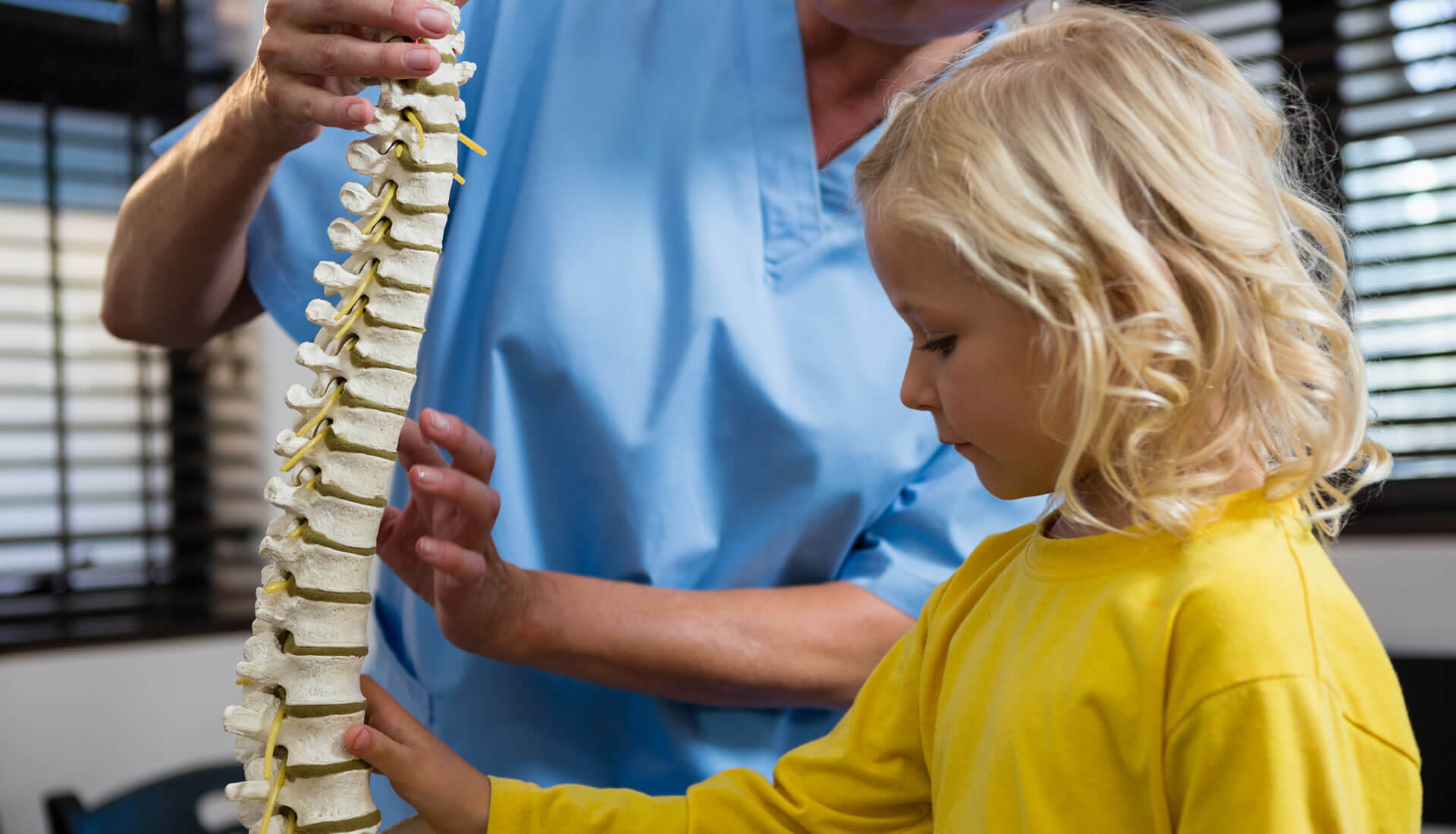
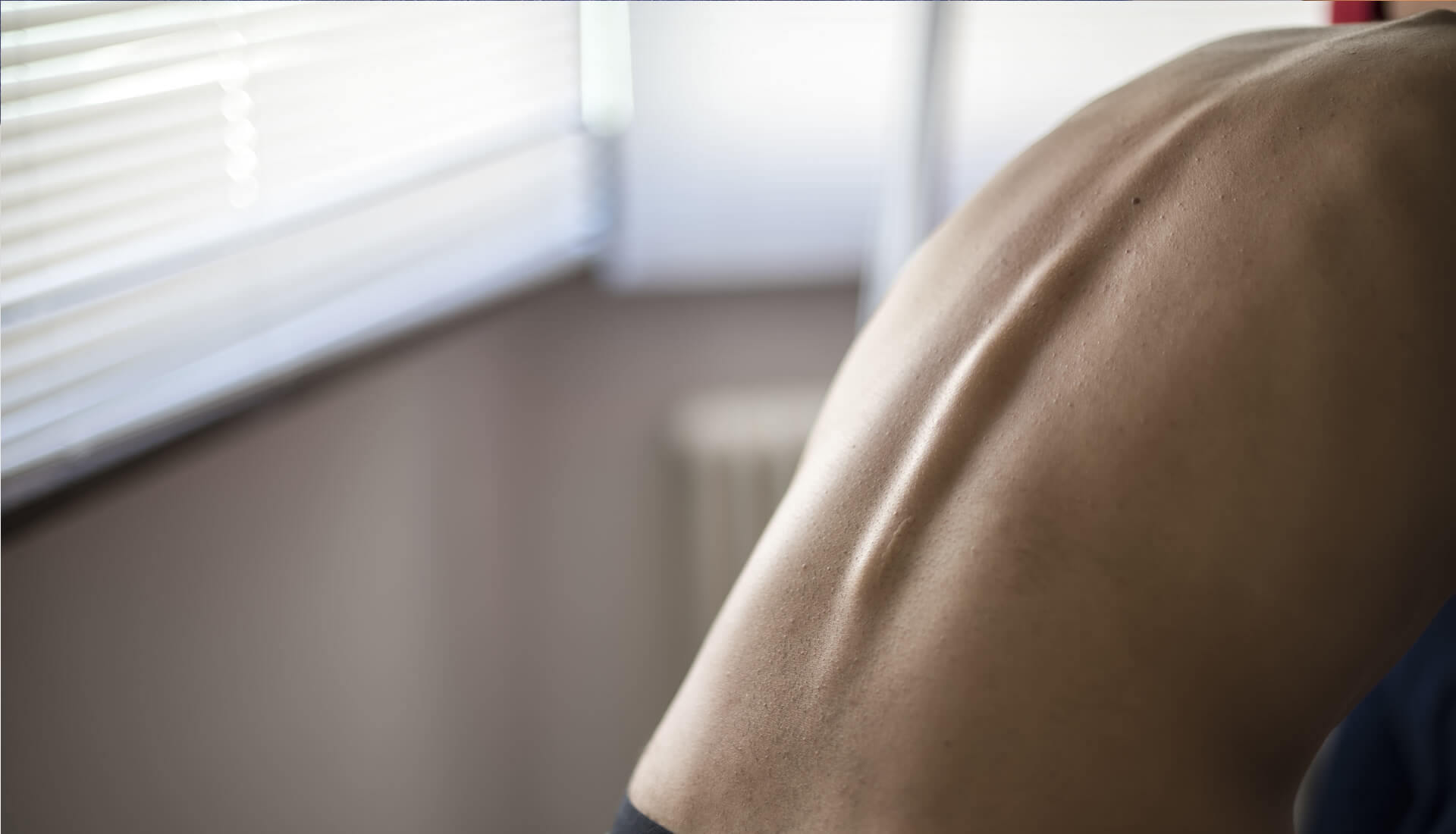
Wady postawy wrodzone oraz nabyte są w obecnych czasach dość popularnym "schorzeniem", z powodu którego rodzice naszych młodych pacjentów zjawiają się w gabinetach fizjoterapeutycznych. Niestety nieleczone odpowiednio wcześniej lub bagatelizowane w kluczowych momentach rozwoju i wzrostu dziecka przenoszą swoje skutki na wiek dorosły, aż do późnej starości, utrudniając tym samym sprawność fizyczną i niezależność osobistą.